Надколінок, широко відома як колінна чашечка, — це сесамоподібна кістка, що утворюється в сухожиллі чотириголового м'яза стегна, а також найбільша сесамоподібна кістка в тілі. Вона плоска та має форму проса, розташована під шкірою та легко промацується. Кісточка широка зверху та спрямована вниз, з шорсткою передньою частиною та гладкою задньою. Вона може рухатися вгору та вниз, вліво та вправо, захищаючи колінний суглоб. Задня частина надколінка гладка та покрита хрящем, з'єднуючись з поверхнею надколінка стегнової кістки. Передня частина шорстка, і через неї проходить сухожилля чотириголового м'яза стегна.
Хондромаляція надколінка – поширене захворювання колінного суглоба. У минулому це захворювання було поширене серед людей середнього та літнього віку. Зараз, з популяризацією спорту та фітнесу, це захворювання також має високий рівень захворюваності серед молоді.
I. Яке справжнє значення та причина хондромаляції надколінка?
Хондромаляція надколінка (ХМП) – це остеоартрит пателофеморального суглоба, спричинений хронічним пошкодженням поверхні хряща надколінка, що призводить до набряку, розтріскування, переломів, ерозії та відшаровування хряща. Зрештою, хрящ протилежного виростка стегнової кістки також зазнає тих самих патологічних змін. Справжнє значення ХМП полягає в наступному: відбувається патологічна зміна розм'якшення хряща надколінка, і водночас виникають такі симптоми та ознаки, як біль у надколінку, звук тертя надколінка та атрофія чотириголового м'яза стегна.
Оскільки суглобовий хрящ не має нервової іннервації, механізм болю, спричиненого хондромаляцією, досі не з'ясований. Хронічна мезенхімальна біль (ХМБ) є результатом комбінованого впливу кількох факторів. Різні фактори, що викликають зміни тиску в пателофеморальному суглобі, є зовнішніми причинами, тоді як аутоімунні реакції, дистрофія хряща та зміни внутрішньокісткового тиску є внутрішніми причинами хондромаляції надколінка.
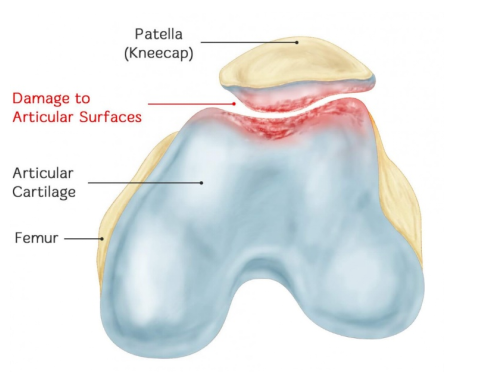
II. Найважливішою ознакою хондромаляції надколінка є специфічні патологічні зміни. Отже, з точки зору патологічних змін, як класифікується хондромаляція надколінка?
Інсалл описав чотири патологічні стадії ХМП: I стадія – розм'якшення хряща, спричинене набряком, II стадія – тріщини в розм'якшеній ділянці, III стадія – фрагментація суглобового хряща; IV стадія стосується ерозійних змін остеоартриту та оголення субхондральної кістки на суглобовій поверхні.
Система класифікації Аутербріджа найбільш корисна для оцінки уражень суглобового хряща надколінка під час прямої візуалізації або артроскопії. Система класифікації Аутербріджа виглядає наступним чином:
I ступінь: розм'якшується лише суглобовий хрящ (закрите розм'якшення хряща). Зазвичай для оцінки потрібен тактильний зворотний зв'язок за допомогою зонда або іншого інструменту.
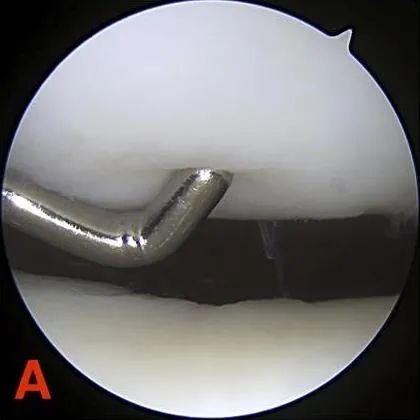
II ступінь: дефекти часткової товщини, що не перевищують 1,3 см (0,5 дюйма) в діаметрі або досягають субхондральної кістки.
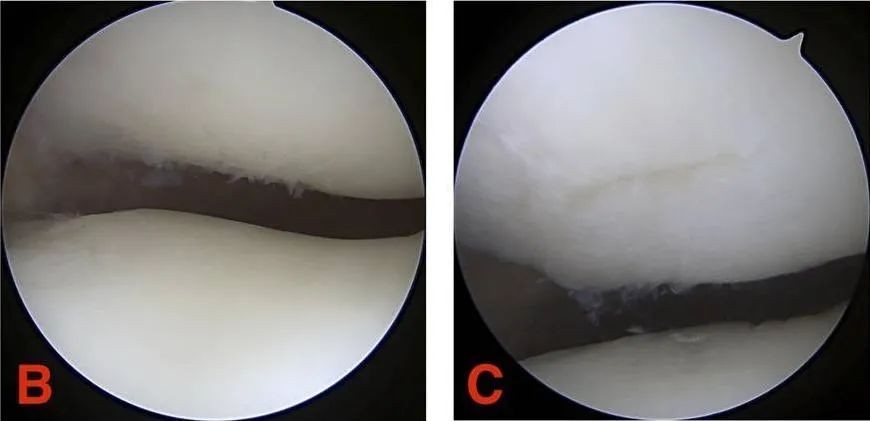
III ступінь: хрящова щілина має діаметр більше 1,3 см (1/2 дюйма) і поширюється на субхондральну кістку.
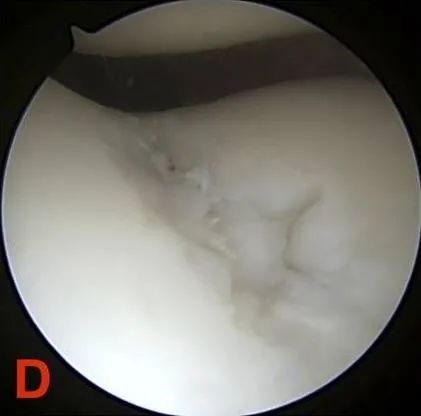
IV ступінь: оголення субхондральної кістки.
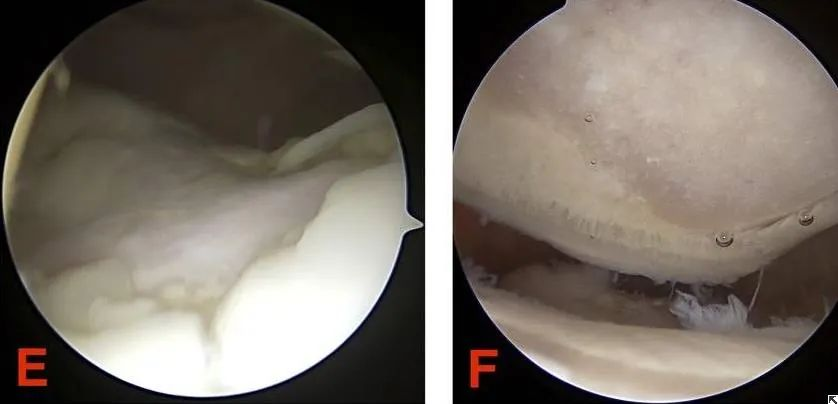
III. Як патологія, так і класифікація відображають суть хондромаляції надколінка. Тож які найбільш значущі ознаки та обстеження для діагностики хондромаляції надколінка?
Діагноз ставиться переважно на основі болю позаду надколінка, який викликається тестом скреготу надколінка та тестом присідання на одній нозі. Необхідно зосередитися на диференціації того, чи є комбіноване пошкодження меніска та травматичний артрит. Однак немає кореляції між тяжкістю хондромаляції надколінка та клінічними симптомами больового синдрому переднього відділу коліна. МРТ є більш точним діагностичним методом.
Найпоширенішим симптомом є тупий біль позаду колінної чашечки та всередині коліна, який посилюється після фізичного навантаження або підйому чи спуску сходами.
Фізикальне обстеження виявляє явну болючість у ділянці надколінка, перипателярного краю та задньої частини надколінка, що може супроводжуватися болем від ковзання надколінка та звуком тертя надколінка. Може спостерігатися випіт у суглобі та атрофія чотириголового м'яза стегна. У важких випадках згинання та розгинання коліна обмежені, і пацієнт не може стояти на одній нозі. Під час тесту на стиснення надколінка відчувається сильний біль позаду надколінка, що вказує на пошкодження суглобового хряща надколінка, що має діагностичне значення. Тест на передчуття часто позитивний, як і тест на присідання. Якщо коліно згинається на 20°-30°, а діапазон внутрішнього та зовнішнього руху надколінка перевищує 1/4 поперечного діаметра надколінка, це вказує на підвивих надколінка. Вимірювання кута Q згинання коліна 90° може відображати аномальну траєкторію руху надколінка.
Найнадійнішим допоміжним обстеженням є МРТ, яке поступово замінило артроскопію та стало неінвазивним та надійним методом діагностики кардіоміопатичного мезенхімального болю (КМБ). Візуалізаційні дослідження в основному зосереджені на таких параметрах: висота надколінка (індекс Катона, PH), кут блокової борозни стегнової кістки (FTA), співвідношення латеральної поверхні блокової борозни стегнової кістки (SLFR), кут прилягання надколінка (PCA), кут нахилу надколінка (PTA), серед яких PH, PCA та PTA є надійними параметрами колінного суглоба для допоміжної діагностики ранньої КМБ.
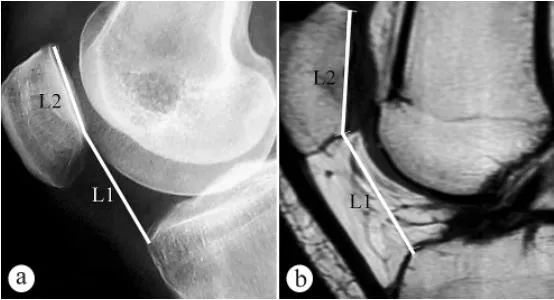
Для вимірювання висоти надколінка (індекс Катона, PH) використовували рентгенівське та МРТ-зображення: a. Аксіальний рентгенограм у положенні стоячи з опорою на вагу тіла, коліно зігнуте під кутом 30°, b. МРТ у положенні зі зігнутим під кутом 30° коліном. L1 – кут нахилу надколінка, який дорівнює відстанні від найнижчої точки поверхні пателофеморального суглоба до переднього верхнього кута контуру великогомілкового плато, L2 – довжина поверхні пателофеморального суглоба, індекс Катона = L1/L2.
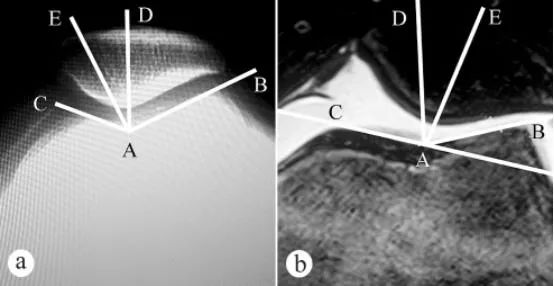
Кут блокової борозни стегнової кістки та кут прилягання надколінка (КБК) вимірювали за допомогою рентгенівських знімків та МРТ: a. Аксіальний рентгенограму із зігнутим під кутом 30° коліном у положенні стоячи з навантаженням; b. МРТ із зігнутим під кутом 30° коліном. Кут блокової борозни стегнової кістки складається з двох ліній, а саме: найнижчої точки A блокової борозни стегнової кістки, найвищої точки C медіальної блокової суглобової поверхні та найвищої точки B латеральної блокової суглобової поверхні. ∠BAC – кут блокової борозни стегнової кістки. Кут блокової борозни стегнової кістки був намальований на аксіальному зображенні надколінка, а потім проведена бісектриса AD лінії ∠BAC. Потім була проведена пряма лінія AE від найнижчої точки A блокової борозни стегнової кістки як початку координат через найнижчу точку E гребеня надколінка. Кут між прямими AD та AE (∠DAE) – це кут прилягання надколінка.
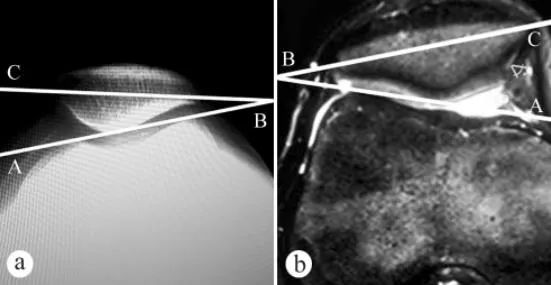
Для вимірювання кута нахилу надколінка (КН) використовували рентгенівське дослідження та МРТ: a. Аксіальний рентгенограм у положенні стоячи з опорою на вагу тіла, коліно зігнуте під кутом 30°, b. МРТ у положенні зі зігнутим під кутом 30° коліном. Кут нахилу надколінка – це кут між лінією, що з'єднує найвищі точки медіального та латерального виростків стегнової кістки, та поперечною віссю надколінка, тобто ∠ABC.
Рентгенограми важко діагностувати ХМП на ранніх стадіях, аж до запущених стадій, коли спостерігаються значні втрати хряща, зменшення суглобової щілини та пов'язані з ними субхондральний кістковий склероз і кістозні зміни. Артроскопія може забезпечити надійну діагностику, оскільки вона забезпечує чудову візуалізацію пателофеморального суглоба; однак, немає чіткої кореляції між тяжкістю пателярної хондромаляції та ступенем симптомів. Тому ці симптоми не повинні бути показанням до артроскопії. Крім того, артрографія, як інвазивний діагностичний метод, зазвичай використовується лише на запущених стадіях захворювання. МРТ – це неінвазивний діагностичний метод, який має унікальну здатність виявляти ураження хряща, а також внутрішні порушення хряща до того, як морфологічна втрата хряща стане видимою неозброєним оком.
IV. Хондромаляція надколінка може бути оборотною або прогресувати до пателофеморального артриту. Ефективне консервативне лікування слід негайно розпочати на ранніх стадіях захворювання. Отже, що включає консервативне лікування?
Загальновизнано, що на ранній стадії (I-II стадія) хрящ надколінка все ще має здатність до відновлення, і слід проводити ефективне нехірургічне лікування. Це головним чином включає обмеження активності або відпочинок, а також використання нестероїдних протизапальних препаратів за необхідності. Крім того, пацієнтам слід рекомендувати фізичні вправи під наглядом фізіотерапевта для зміцнення чотириголового м'яза стегна та покращення стабільності колінного суглоба.
Варто зазначити, що під час іммобілізації зазвичай носять наколінники або ортези для коліна, а гіпсову фіксацію максимально уникають, оскільки вона може легко призвести до пошкодження суглобового хряща внаслідок невикористання; хоча блокадна терапія може полегшити симптоми, гормони не слід використовувати або використовувати економно, оскільки вони пригнічують синтез глікопротеїнів і колагену та впливають на відновлення хряща; коли набряк і біль у суглобах раптово посилюються, можна застосовувати крижані компреси, а через 48 годин можна застосовувати фізіотерапію та теплі компреси.
V. У пацієнтів на пізніх стадіях здатність суглобового хряща до відновлення низька, тому консервативне лікування часто неефективне і потрібне хірургічне втручання. Що включає хірургічне лікування?
Показання до хірургічного втручання включають: після кількох місяців суворого консервативного лікування біль у надколінку все ще існує; якщо є вроджена або набута деформація, можна розглянути хірургічне лікування. Якщо відбувається пошкодження хряща Outerbridge III-IV, дефект ніколи не може бути заповнений справжнім суглобовим хрящем. У цьому випадку просте зрізання ділянки пошкодження хряща хронічним перевантаженням не може запобігти процесу дегенерації суглобової поверхні.
Хірургічні методи включають:
(1) Артроскопічна хірургія є одним з ефективних методів діагностики та лікування хондромаляції надколінка. Вона дозволяє безпосередньо спостерігати зміни на поверхні хряща під мікроскопом. У легких випадках невеликі ерозійні ураження на суглобовому хрящі надколінка можна зіскрібати для сприяння відновленню.

(2) підняття латерального виростка стегнової кістки; (3) резекція поверхні хряща надколінка. Ця операція виконується пацієнтам з незначним пошкодженням хряща для його відновлення; (4) резекція надколінка виконується пацієнтам з важким пошкодженням поверхні хряща надколінка.
Час публікації: 15 листопада 2024 р.










