Існує два типи хірургічних методів: пластинчасті гвинти та інтрамедулярні штифти, перший включає загальні пластинчасті гвинти та компресійні пластинчасті гвинти системи AO, а другий включає закриті та відкриті ретроградні або ретроградні штифти. Вибір залежить від конкретного місця та типу перелому.
Інтрамедулярна фіксація штифтом має такі переваги, як малий експозиційний шар, менше зняття штифтів, стабільна фіксація, відсутність потреби в зовнішній фіксації тощо. Вона підходить для переломів середньої 1/3, верхньої 1/3 стегнової кістки, багатосегментних переломів, патологічних переломів. При переломі нижньої 1/3 стегнової кістки через велику кістковомозкову порожнину та велику кількість губчастої кістки важко контролювати обертання інтрамедулярного штифта, і фіксація не є надійною, хоча її можна посилити гвинтами, але вона більше підходить для сталевих пластинчастих гвинтів.
I Відкрита внутрішня фіксація перелому діафіза стегнової кістки за допомогою інтрамедулярного цвяху
(1) Розріз: Латеральний або задній латеральний розріз стегнової кістки виконується по центру місця перелому, довжиною 10-12 см, прорізаючи шкіру та широку фасцію та оголюючи латеральний стегновий м’яз.
Латеральний розріз робиться на лінії між великим вертелом та латеральним виростком стегнової кістки, а розріз шкіри заднього латерального розрізу виконується таким самим або трохи пізніше, з тією основною відмінністю, що латеральний розріз розтинає латеральний широкий м'яз, тоді як задній латеральний розріз входить у задній проміжок латерального широкого м'яза через латеральний широкий м'яз. (Рис. 3.5.5.2-1, 3.5.5.2-2).
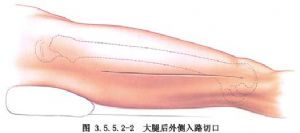
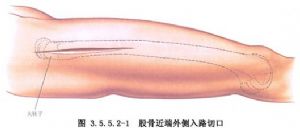
З іншого боку, передньолатеральний розріз виконується по лінії від передньої верхньої клубової ості до зовнішнього краю надколінка, і доступ до нього здійснюється через латеральний стегновий м'яз і прямий м'яз стегна, що може призвести до пошкодження проміжного стегнового м'яза та нервових гілок до латерального стегнового м'яза та гілок зовнішньої артерії обертача стегна, і тому він рідко або ніколи не використовується (рис. 3.5.5.2-3).
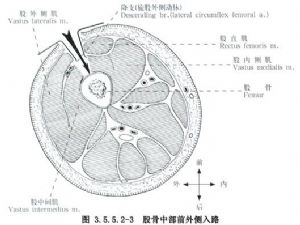
(2) Огляд: Відокремте та потягніть латеральний стегновий м’яз вперед і введіть його на рівні проміжку з двоголовим м’язом стегна або безпосередньо розріжте та відокремте латеральний стегновий м’яз, але кровотеча буде більшою. Розріжте окістя, щоб виявити верхній та нижній зламані кінці стегнової кістки, та оголіте область перелому настільки, наскільки її можна оглянути та відновити, та оголіте м’які тканини якомога менше.
(3) Відновлення внутрішньої фіксації: Аддукція ураженої кінцівки, оголення проксимального зламаного кінця, введення голки у формі сливового цвіту або V-подібної інтрамедулярної голки та перевірка відповідності товщини голки. Якщо є звуження порожнини спинного мозку, для її належного відновлення та розширення можна використовувати розширювач порожнини спинного мозку, щоб запобігти неможливості введення та витягування голки. Фіксація проксимального зламаного кінця за допомогою кісткотримача, ретроградне введення голки в стегнову кістку, проникнення в стегнову кістку з боку великого вертела, і коли кінець голки підштовхне шкіру вгору, зробити невеликий розріз 3 см у цьому місці та продовжувати введення голки в інтрамедулярну кістку, доки вона не вийде з-під шкіри. Голку в інтрамедулярну кістку витягують, перенаправляють, пропускають через отвір з боку великого вертела, а потім вводять проксимально до площини поперечного перерізу. Вдосконалені голки для інтрамедулярної кістки мають невеликі закруглені кінці з отворами для екстракції. Тоді немає потреби витягувати та змінювати напрямок, і голку можна один раз вибити, а потім вбити всередину. Або ж голку можна ввести ретроградно за допомогою направляючого штифта та оголити її за межі великого вертельного розрізу, а потім ввести інтрамедулярний штифт у порожнину спинного мозку.
Подальше відновлення перелому. Анатомічного вирівнювання можна досягти за допомогою важеля проксимального інтрамедулярного штифта в поєднанні з поворотом кісткової лопатки, витягуванням та закріпленням перелому. Фіксація досягається за допомогою тримача кістки, після чого інтрамедулярний штифт вводиться таким чином, щоб отвір для видалення штифта був спрямований назад, щоб відповідати вигину стегнової кістки. Кінець голки повинен досягати відповідної частини дистального кінця перелому, але не через хрящовий шар, а кінець голки повинен залишатися на 2 см зовні верхнього рожна, щоб його можна було видалити пізніше. (Рис. 3.5.5.2-4).
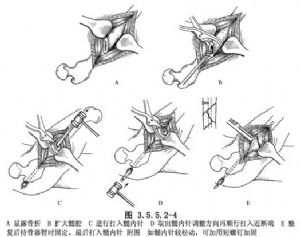
Після фіксації спробуйте пасивний рух кінцівки та спостерігайте за будь-якою нестабільністю. Якщо необхідно замінити товстішу інтрамедулярну голку, її можна видалити та замінити. Якщо спостерігається незначне розхитування та нестабільність, можна додати гвинт для посилення фіксації. (Рис. 3.5.5.2-4).
Рану промили та пошарово закрили. Наклали гіпсовий черевик, що запобігає зовнішній ротації рани.
II Внутрішня фіксація пластиною-гвинтом
Внутрішня фіксація за допомогою гвинтів зі сталевої пластини може використовуватися у всіх частинах стегна стегнової кістки, але нижня 1/3 більше підходить для цього типу фіксації через широку кістковомозкову порожнину. Можна використовувати загальну сталеву пластину або компресійну сталеву пластину AO. Остання є більш міцною та надійно закріпленою без зовнішньої фіксації. Однак, жоден з них не може уникнути ролі маскування напруги та відповідати принципу рівної міцності, який потребує вдосконалення.
Цей метод має більший діапазон відшаровування, більшу внутрішню фіксацію, що впливає на загоєння, а також має недоліки.
За відсутності внутрішньомозкових штифтів, старого перелому, викривлення кісткового мозку або більшої його частини непрохідні, а нижня 1/3 перелому є більш адаптивною.
(1) Латеральний стегновий або задній латеральний розріз.
(2)(2) Оголення перелому, і залежно від обставин, його слід скоригувати та зафіксувати зсередини за допомогою пластинчастих гвинтів. Пластину слід розміщувати з боку латерального натягу, гвинти повинні проходити через кортикальний шар з обох боків, а довжина пластини повинна бути в 4-5 разів більшою за діаметр кістки в місці перелому. Довжина пластини в 4-8 разів перевищує діаметр зламаної кістки. У стегновій кістці зазвичай використовуються пластини з 6-8 отворами. Великі подрібнені фрагменти кістки можна фіксувати додатковими гвинтами, а велику кількість кісткових трансплантатів можна розмістити одночасно на медіальній стороні подрібненого перелому. (Рис. 3.5.5.2-5).
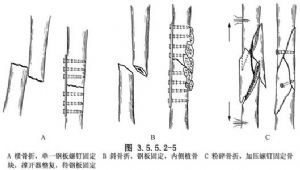
Промити та закрити шарами. Залежно від типу використаних пластинчастих гвинтів було вирішено, чи застосовувати зовнішню фіксацію гіпсом.
Час публікації: 27 березня 2024 р.










