Супрапателярний доступ – це модифікований хірургічний підхід для встановлення інтрамедулярного штифта у великогомілкову кістку в напіврозігнутому положенні коліна. Існує багато переваг, але також і недоліків, у виконанні інтрамедулярного штифта у великому коліні через супрапателярний доступ у положенні hallux valgus. Деякі хірурги звикли використовувати SPN для лікування всіх переломів великогомілкової кістки, крім позасуглобових переломів проксимальної 1/3 великогомілкової кістки.
Показаннями для СПН є:
1. Уламкові або сегментарні переломи стебла великогомілкової кістки. 2;
2. переломи дистального метафізу великогомілкової кістки;
3. перелом стегна або коліна з попереднім обмеженням згинання (наприклад, дегенеративний кульшовий суглоб або зрощення, остеоартрит коліна) або неможливістю згинати коліно або стегно (наприклад, задній вивих стегна, перелом іпсилатеральної стегнової кістки);
4. перелом великогомілкової кістки в поєднанні з пошкодженням шкіри в області інфрапателярного сухожилля;
5. перелом великогомілкової кістки у пацієнта з надмірно довгою великою гомілкою (проксимальний кінець великогомілкової кістки часто важко візуалізувати під час флюороскопії, коли довжина великогомілкової кістки перевищує довжину штатива, через який може проходити флюороскопія).
Перевага техніки встановлення інтрамедулярного штифта у напіврозгинному положенні коліна для лікування переломів середнього діафіза великогомілкової кістки та дистального відділу великогомілкової кістки полягає в простоті репозиції та зручності флюороскопії. Такий підхід забезпечує чудову підтримку всієї довжини великогомілкової кістки та легке сагітальне репозиційне положення перелому без необхідності маніпуляцій (рис. 1, 2). Це усуває необхідність у кваліфікованому асистенті для допомоги з технікою встановлення інтрамедулярного штифта.
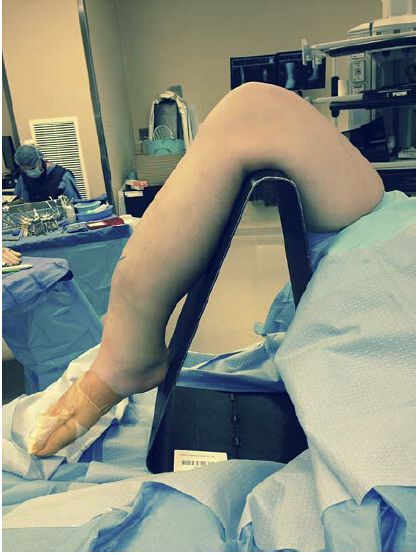
Рисунок 1: Типове положення для техніки інтрамедулярного штифта для інфрапателярного доступу: коліно знаходиться у зігнутому положенні на флюороскопічно проникному штативі. Однак таке положення може посилити погане вирівнювання блоку перелому та вимагати додаткових методів репозиції для репозиції перелому.
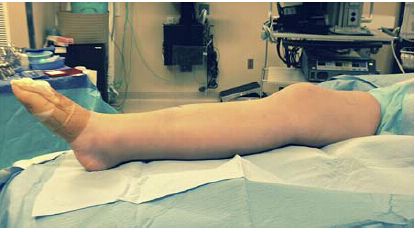
Рисунок 2: На противагу цьому, витягнуте положення коліна на пінопластовій рампі полегшує вирівнювання блоку перелому та подальшу маніпуляцію.
Хірургічні методи
Стіл/Положення Пацієнт лежить на спині на флюороскопічному ліжку. Можна виконати витягування нижніх кінцівок, але це не обов'язково. Судинний стіл добре підходить для встановлення надпателярного інтрамедулярного штифта у великогомілкову кістку, але це не обов'язково. Однак більшість ліжок для фіксації переломів або флюороскопічних ліжок не рекомендуються, оскільки вони не підходять для встановлення надпателярного інтрамедулярного штифта у великогомілкову кістку.
Накладання підкладки на іпсилатеральне стегно допомагає утримувати нижню кінцівку в положенні, обертаному назовні. Потім використовується стерильний пінопластовий пандус для підняття ураженої кінцівки над контралатеральним боком для задньолатеральної флюороскопії, а зігнуте положення стегна та коліна також допомагає у введенні штифта та інтрамедулярного цвяха. Оптимальний кут згинання коліна досі обговорюється: Белтран та ін. пропонують згинання коліна 10°, а Кубяк — 30°. Більшість вчених погоджуються, що кути згинання коліна в цих діапазонах є прийнятними.
Однак, Істмен та ін. виявили, що зі поступовим збільшенням кута згинання коліна від 10° до 50° вплив талону стегнової кістки на перкутанне проникнення інструменту зменшувався. Отже, більший кут згинання коліна допоможе у виборі правильного положення введення інтрамедулярного штифта та корекції кутових деформацій у сагітальній площині.
Флюороскопія
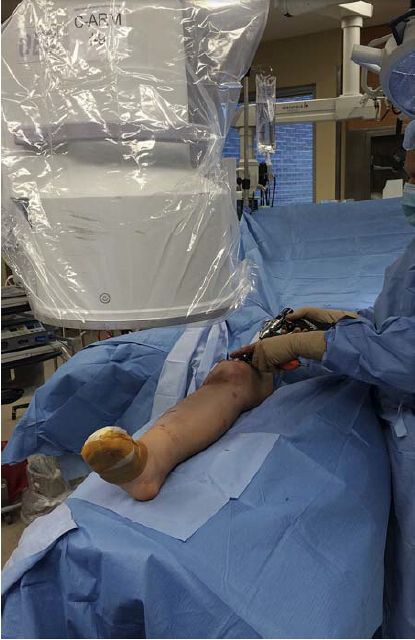
С-подібний апарат слід розміщувати на протилежному боці столу від ураженої кінцівки, і якщо хірург стоїть на боці ураженого коліна, монітор повинен знаходитися біля головки апарата С-подібного апарату та поруч. Це дозволяє хірургу та рентгенологу легко спостерігати за монітором, за винятком випадків, коли потрібно вставити дистальний блокувальний цвях. Хоча це не обов'язково, автори рекомендують переміщувати С-подібний апарат на ту саму сторону, а хірурга на протилежну, коли потрібно вкручувати медіальний блокувальний гвинт. Як варіант, апарат С-подібного апарату слід розміщувати на ураженій стороні, поки хірург виконує процедуру на контралатеральній стороні (рис. 3). Цей метод найчастіше використовується авторами, оскільки він дозволяє уникнути необхідності для хірурга переміщуватися з медіальної сторони на латеральну під час введення дистального блокувального цвяха.
Рисунок 3: Хірург стоїть на протилежному боці від ураженої великогомілкової кістки, щоб можна було легко вкрутити медіальний блокувальний гвинт. Дисплей розташований навпроти хірурга, на головці С-подібної дуги.
Усі передньо-задні та медіально-латеральні флюороскопічні знімки отримують без руху ураженої кінцівки. Це дозволяє уникнути зміщення місця перелому, яке було вправлено до повного заживлення перелому. Крім того, зображення повної довжини великогомілкової кістки можна отримати без нахилу С-подібної дуги за допомогою описаного вище методу.
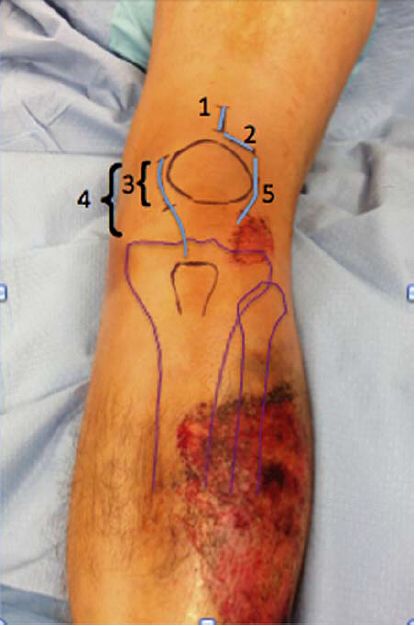
Розріз шкіри. Підходять як обмежені, так і належним чином розширені розрізи. Черезшкірний супрапателярний підхід для інтрамедулярного цвяха базується на використанні 3-сантиметрового розрізу для вбивання цвяха. Більшість цих хірургічних розрізів є поздовжніми, але вони також можуть бути поперечними, як рекомендує доктор Моранді, а розширений розріз, який використовує доктор Торнетта та інші, показаний пацієнтам з комбінованим підвивихом надколінка, у яких переважно медіальний або латеральний парапателярний підхід. На рисунку 4 показано різні розрізи.
Рисунок 4: Ілюстрація різних хірургічних підходів до розрізів. 1 - Доступ через надколінкову транспателярну зв'язку; 2 - Доступ через парапателярну зв'язку; 3 - Доступ через медіальний обмежений розріз парапателярної зв'язки; 4 - Доступ через медіальний подовжений розріз парапателярної зв'язки; 5 - Доступ через латеральну парапателярну зв'язку. Глибокий доступ через парапателярну зв'язку може здійснюватися як через суглоб, так і поза суглобовою сумкою.
Глибоке опромінення
Черезшкірний супрапателярний доступ виконується переважно шляхом поздовжнього роз'єднання сухожилля чотириголового м'яза стегна, доки в проміжку не буде можливості пропустити інструменти, такі як інтрамедулярні цвяхи. Парапателярний доступ, який проходить поруч із чотириголовим м'язом стегна, також може бути показаний для техніки інтрамедулярного встановлення цвяхів у великогомілкову кістку. Тупа голка та канюля троакара обережно проводяться через пателофеморальний суглоб, процедура, яка в основному спрямовує передньо-верхню точку входу інтрамедулярного цвяху у великогомілкову кістку за допомогою стегнового троакара. Після правильного розташування троакара його необхідно закріпити на місці, щоб уникнути пошкодження суглобового хряща коліна.
Великий транслігаментний розріз можна використовувати в поєднанні з гіперекстензійним парапателярним розрізом шкіри, як медіальним, так і латеральним доступом. Хоча деякі хірурги не зберігають бурсу цілою під час операції, Кубяк та ін. вважають, що бурса повинна залишатися цілою, а позасуглобові структури – належним чином оголеними. Теоретично це забезпечує чудовий захист колінного суглоба та запобігає пошкодженням, таким як інфекція коліна.
Описаний вище підхід також включає напіввивих надколінка, що певною мірою зменшує контактний тиск на суглобові поверхні. Коли важко виконати оцінку пателофеморального суглоба з невеликою суглобовою порожниною та значно обмеженим пристроєм для розгинання коліна, автори рекомендують напіввивих надколінка шляхом роз'єднання зв'язок. Серединний поперечний розріз, з іншого боку, дозволяє уникнути пошкодження підтримуючих зв'язок, але важко виконати успішне відновлення коліна після травми.
Точка введення голки SPN така ж, як і при інфрапателярному доступі. Передня та латеральна флюороскопія під час введення голки гарантує правильність точки введення голки. Хірург повинен переконатися, що направляюча голка не введена занадто глибоко назад у проксимальний відділ великогомілкової кістки. Якщо вона введена занадто глибоко назад, її слід перемістити за допомогою блокувального штифта під задньою корональною флюороскопією. Крім того, Істмен та ін. вважають, що свердління вхідного штифта у вираженому зігнутому положенні коліна сприяє подальшому вправленню перелому у гіперекстензованому положенні.
Інструменти для зменшення
Практичні інструменти для репозиції включають точкові репозиційні щипці різних розмірів, стегнові підйомники, пристрої зовнішньої фіксації та внутрішні фіксатори для фіксації невеликих фрагментів переломів за допомогою однієї кортикальної пластини. Блокувальні цвяхи також можуть бути використані для вищезгаданого процесу репозиції. Репозиційні молотки використовуються для корекції сагітального кута та деформацій поперечного зміщення.
Імплантати
Багато виробників ортопедичних внутрішніх фіксаторів розробили інструментальні системи для керування стандартним розміщенням інтрамедулярних штифтів у великому мозковій ділянці. Вони включають подовжений позиціонувальний важіль, пристрій для вимірювання довжини штифта за напрямком та медулярний розширювач. Дуже важливо, щоб троакар та тупі штифти троакара добре захищали доступ до інтрамедулярного штифта. Хірург повинен повторно підтвердити положення канюлі, щоб уникнути травмування пателофеморального суглоба або періартикулярних структур через занадто близьке розташування до приводного пристрою.
Фіксуючі гвинти
Хірург повинен забезпечити введення достатньої кількості блокувальних гвинтів для підтримки задовільної репозиції. Фіксація невеликих фрагментів перелому (проксимальних або дистальних) здійснюється за допомогою 3 або більше блокувальних гвинтів між сусідніми фрагментами перелому або лише за допомогою гвинтів з фіксованим кутом. Супрапателярний підхід до техніки встановлення інтрамедулярного штифта у великогомілкову кістку подібний до інфрапателярного підходу з точки зору техніки загвинчування. Блокувальні гвинти точніше вкручуються під флюороскопією.
Закриття рани
Відсмоктування за допомогою відповідної зовнішньої оболонки під час дилатації видаляє вільні фрагменти кістки. Усі рани необхідно ретельно промити, особливо місце операції на коліні. Потім закривають шар сухожилля або зв'язки чотириголового м'яза стегна та шов у місці розриву, а потім закривають дерму та шкіру.
Видалення інтрамедулярного цвяха
Чи можна видалити тибіальний інтрамедулярний цвях, вбитий через супрапателярний доступ, за допомогою іншого хірургічного підходу, залишається суперечливим. Найпоширенішим підходом є трансартикулярний супрапателярний доступ для інтрамедулярного видалення цвяха. Ця техніка оголює цвях шляхом просвердлювання через супрапателярний інтрамедулярний канал цвяха за допомогою порожнистого свердла діаметром 5,5 мм. Потім інструмент для видалення цвяха проходить через канал, але цей маневр може бути складним. Парапателярний та інфрапателярний доступи є альтернативними методами видалення інтрамедулярних цвяхів.
Ризики Хірургічними ризиками супрапателярного підходу до техніки інтрамедулярного встановлення цвяхів у великогомілкову кістку є медичне пошкодження хряща надколінка та стегнової кістки, медичне пошкодження інших внутрішньосуглобових структур, інфекція суглоба та внутрішньосуглобові уламки. Однак, відповідних клінічних випадків бракує. Пацієнти з хондромаляцією більш схильні до медично викликаних травм хряща. Медичне пошкодження суглобових поверхневих структур надколінка та стегнової кістки є серйозною проблемою для хірургів, які використовують цей хірургічний підхід, особливо трансартикулярний підхід.
На сьогоднішній день немає статистичних клінічних даних щодо переваг та недоліків техніки напіврозгинання великогомілкового інтрамедулярного штифта.
Час публікації: 23 жовтня 2023 р.